
「歯ぐきが下がってきた」「歯が少し動く気がする」「朝起きたときに口の中がネバつく」 こうした症状に心当たりはありませんか?
これらはすべて、歯周病によって歯を支える骨が徐々に失われている可能性があるサインです。 歯周病は“歯ぐきの病気”と思われがちですが、実際には歯を支える骨(歯槽骨)を溶かしていく病気です。多くの方は、症状がはっきり現れる中等度〜重度の段階になるまで、気づかずに過ごされています。そのため、実際に来院されたときにはすでに手遅れ寸前の状態だったというケースも少なくありません。
さらに、近年では「治療しているのに改善しない」「定期的に通っているのに悪くなる」といった問題に悩まれる方の相談も増えています。大切なのは、ご自身の状態を正確に知ることです。本当に歯を守れる治療がなされているかどうか、今一度見直すことが必要かもしれません。
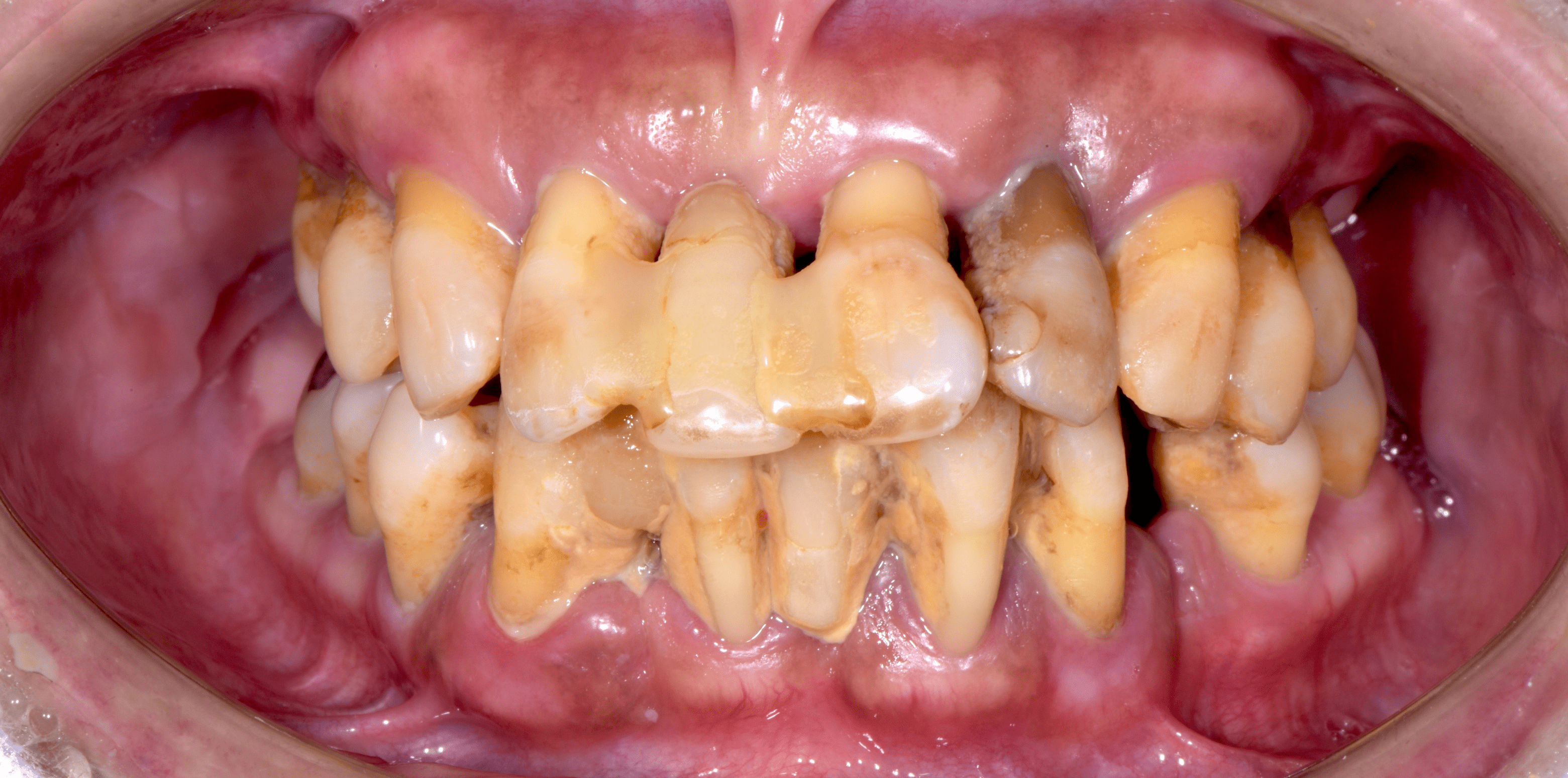
これらの症状の1つでも当てはまったら、一度検査にいらしてください。
歯周病のリスクが高い症状にありますので、早めの対処が重要です。
「毎月クリーニングに通っているのに、歯ぐきの状態が良くならない」
「歯周内科治療を受けたが、改善を実感できない」
当院には、そうしたお悩みを抱えた患者さんが多く来院されます。
歯周病治療は、通っていれば自然に治るというものではありません。 “何を基準に診断し、どのようにアプローチするか”が結果を大きく左右します。例えば、
こうした状況では、いくら通院を重ねても、歯を守るには不十分です。本当に歯を残すためには、患者一人ひとりの状態に合わせた診断と、治療計画の再構築が必要です。
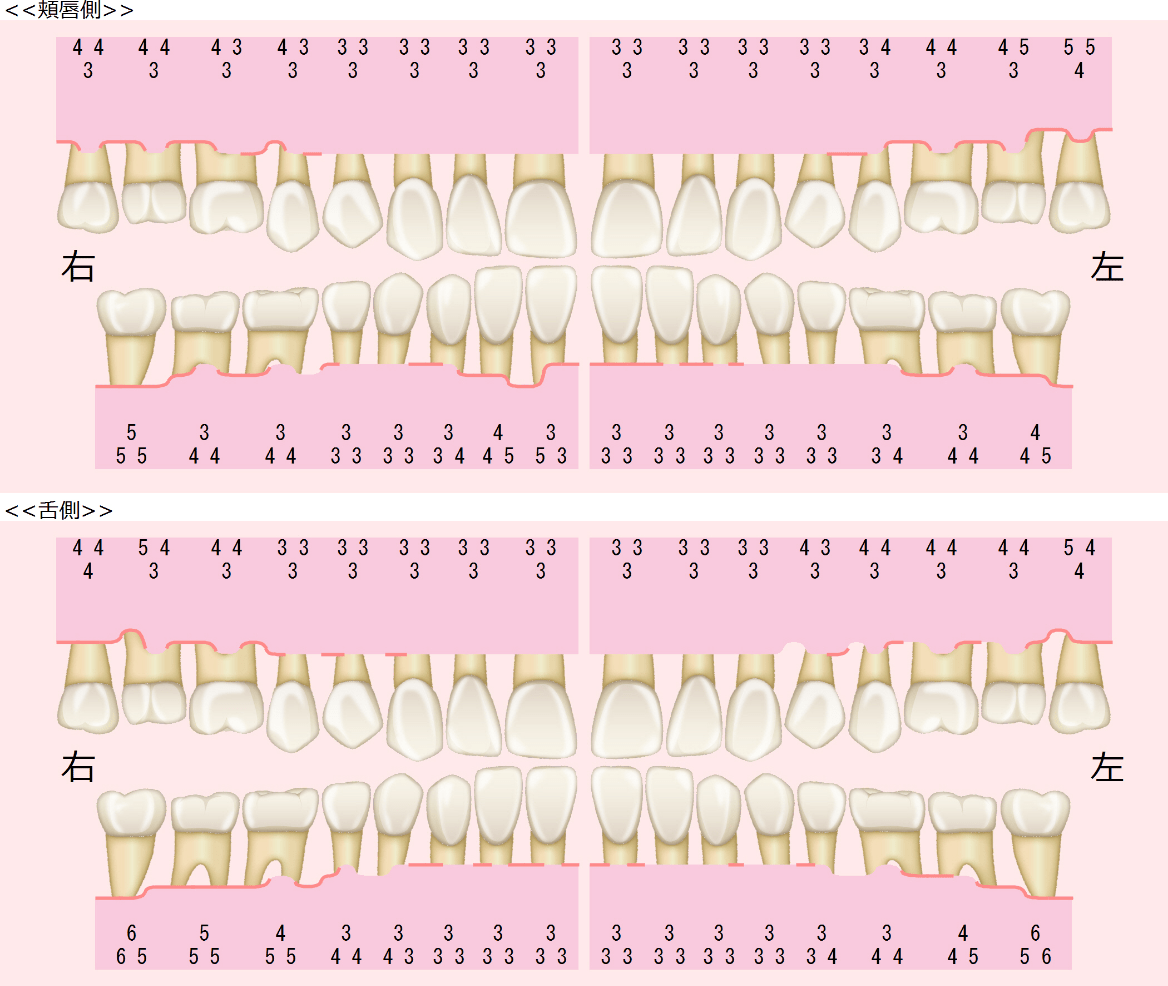
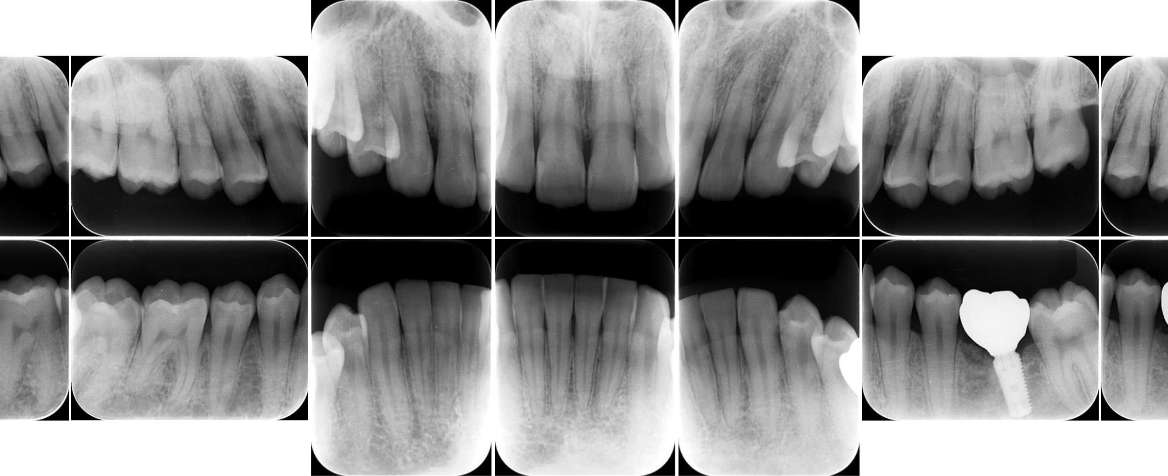
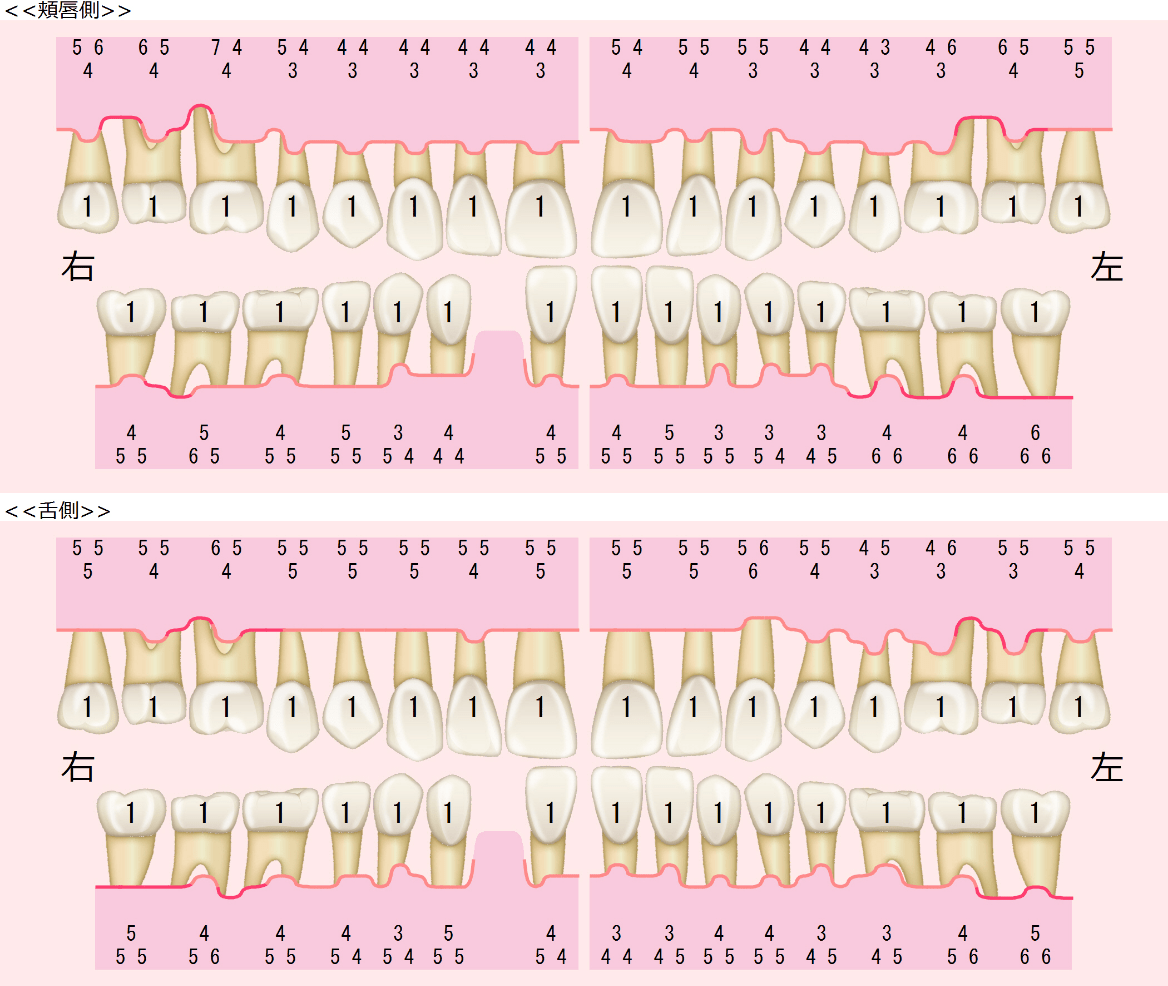
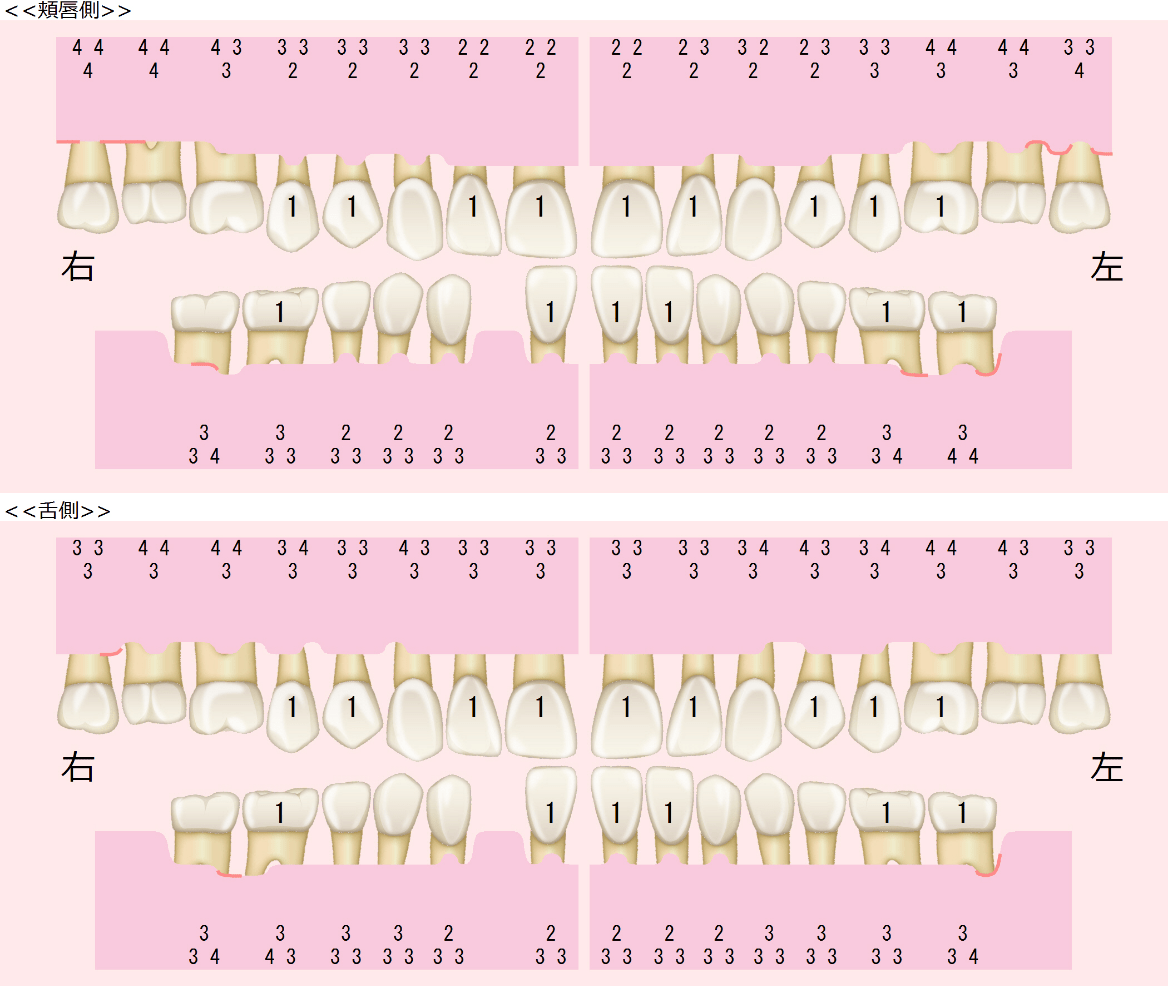
当院では、以下のような精密な診査・診断を通じて、歯周病の進行状況や原因を把握しています。
こうした情報をもとに、原因を診断ベースで言語化し、治療方針を立案します。

初期治療とは、歯周病の原因となるプラークや歯石を、歯ぐきの奥深くまで除去する治療です。当院ではこの初期治療を、技術力の高い歯科衛生士が担当し、担当制・丁寧な処置・適切なセルフケア指導を行っています。
また、初期治療はある程度の期間、継続的に通っていただくことが前提です。 初期治療だけで炎症が落ち着くケースも多く、「治療はしているのに改善しない」と感じている方には、見直すべき最初のポイントかもしれません。
「知らなかった、初めて聞いた」と仰られる方は思いの外多いです。 当院は患者様への説明に時間を取り、質疑応答を含めじっくりお話をさせていただきます。 患者様がご自身の状態や治療に理解をしていただき、納得して治療を進めるためには重要なことであると考えています。患者様に向き合い、一緒に治療を進めていける信頼関係を築いていきます。
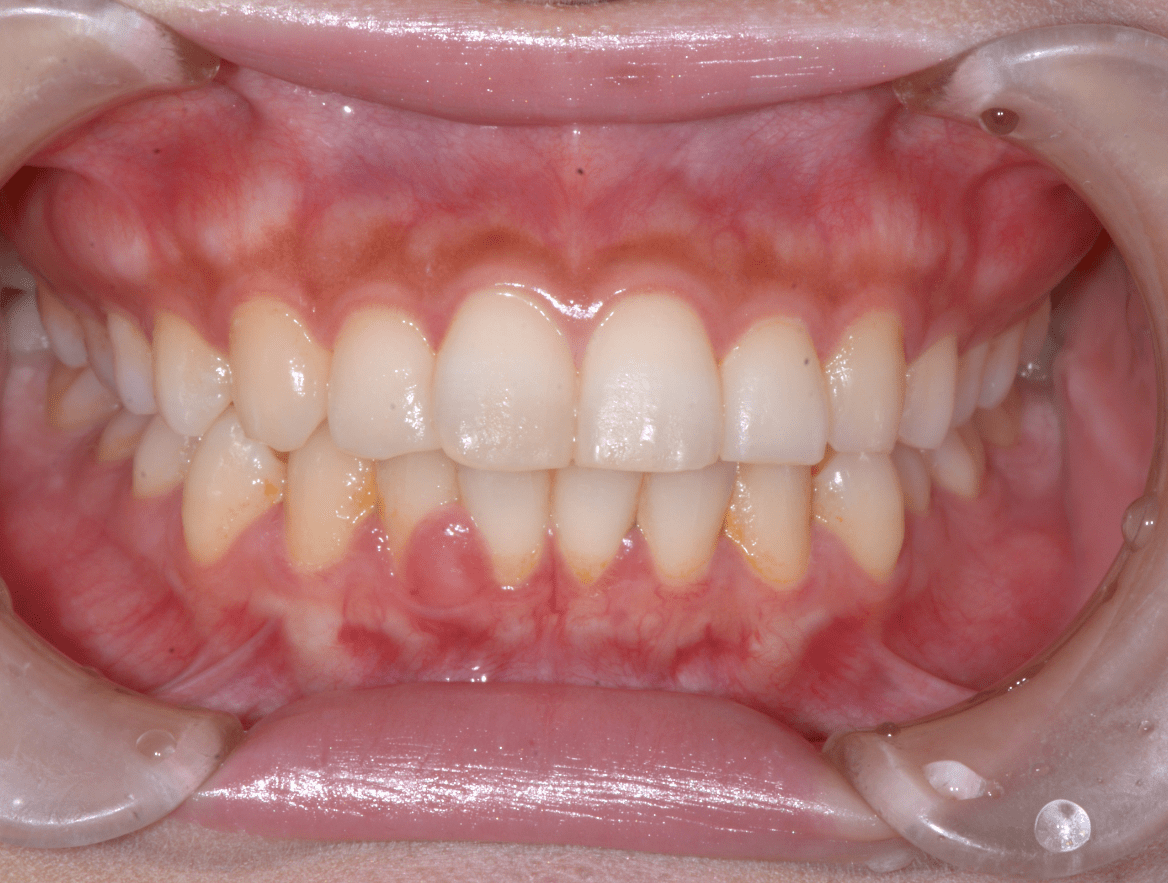
術前
術後
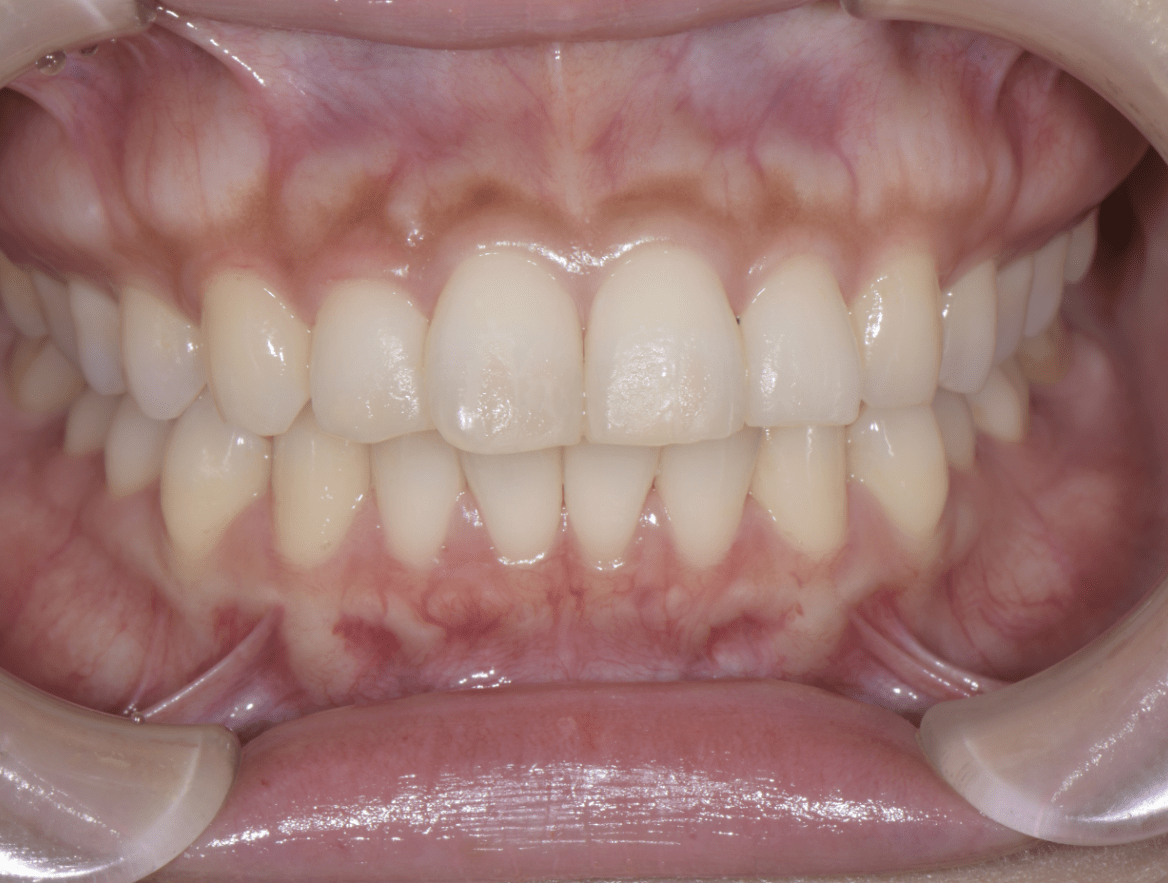
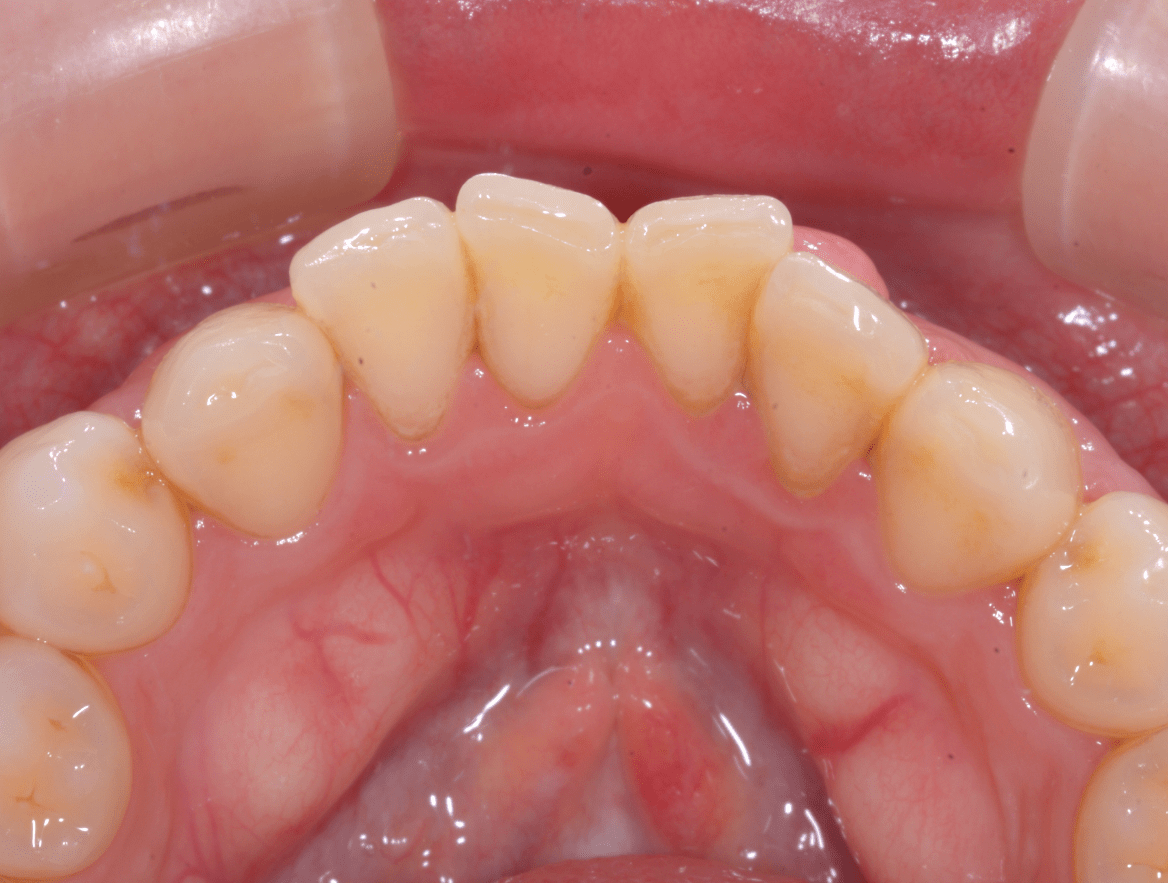
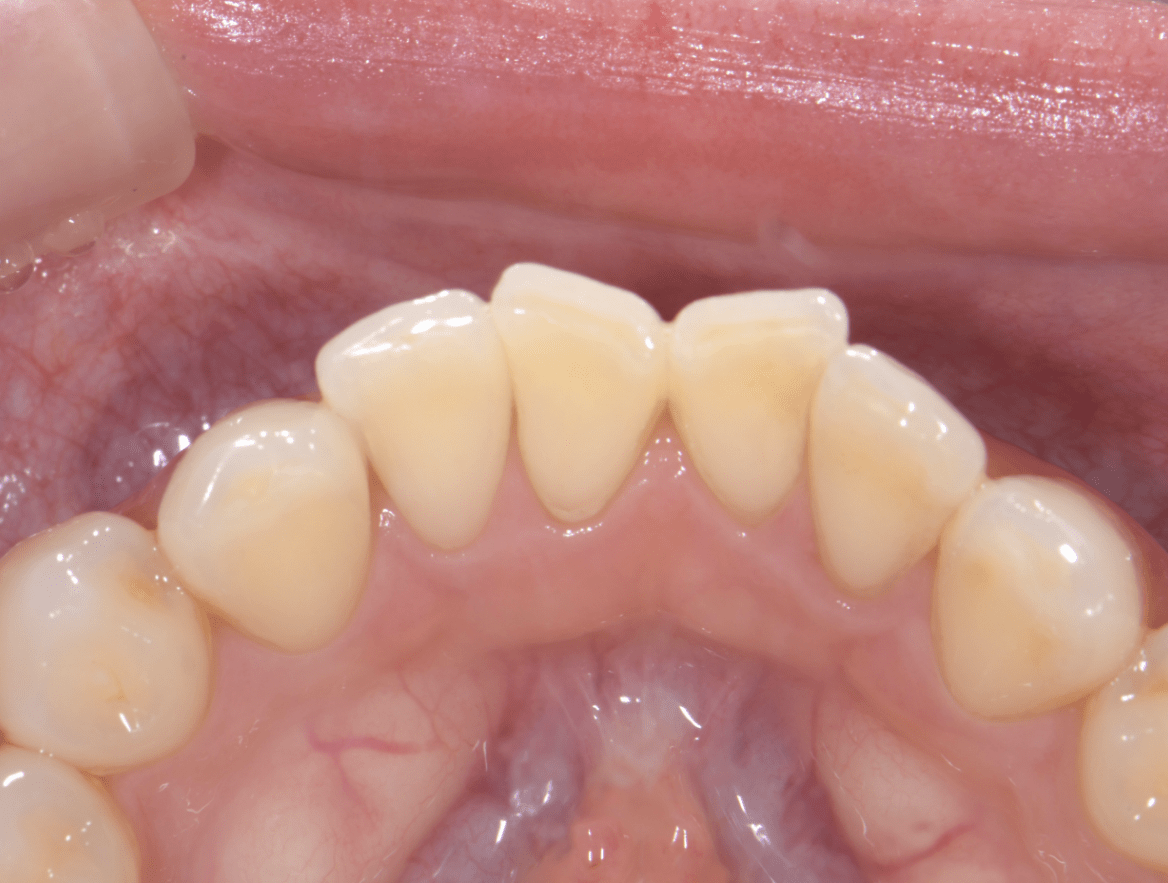
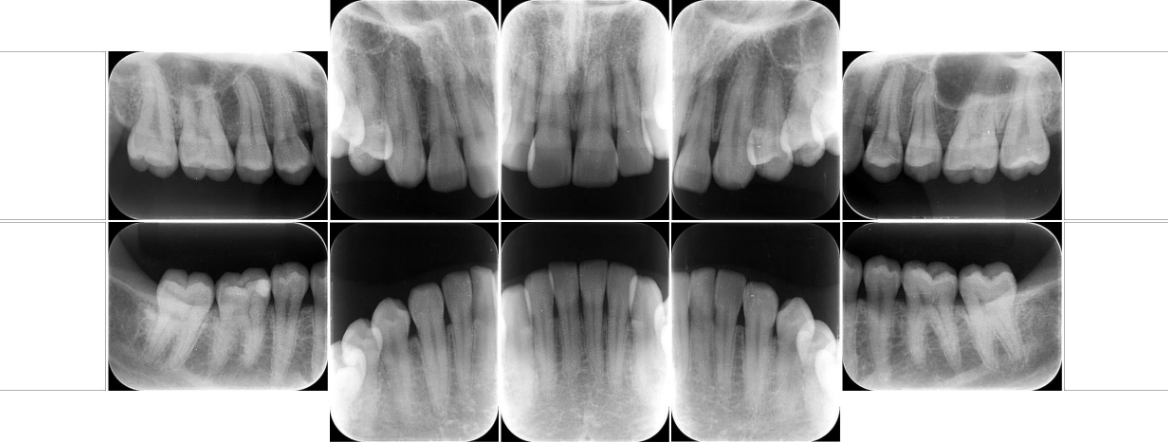
患者さんはとても明るい方で、毎日一生懸命ブラッシングをしているのに、歯茎が腫れてきたのと出血があることで少し不安になってきたとのことで来院されました。
患者さんのお悩みを考えてみると、
毎日頑張って歯磨きしているのになんで歯茎が腫れたのか?
どうしたらこの腫れは治まるのか?
この2つがポイントも同時に理解できると満足いただけると考えながら、まずは初期治療を行いました。
初期治療は歯石除去したり、患者さんに最適な歯ブラシの選定、ブラッシング方法、デンタルフロスの使い方をお伝えしながら、お口の状態を整えていく役割があります。初期治療段階ですぐに成果が出て、歯茎の腫れが改善しました。
出産中はメンテナンスを一度中断しましたが、出産後に落ち着いたら継続して来院していただけましたので、正常な口腔環境をすぐに取り戻すことができました。
お子さまもお生まれになられたのをきっかけに、更にお口を大切にしていただけたらと思っています。
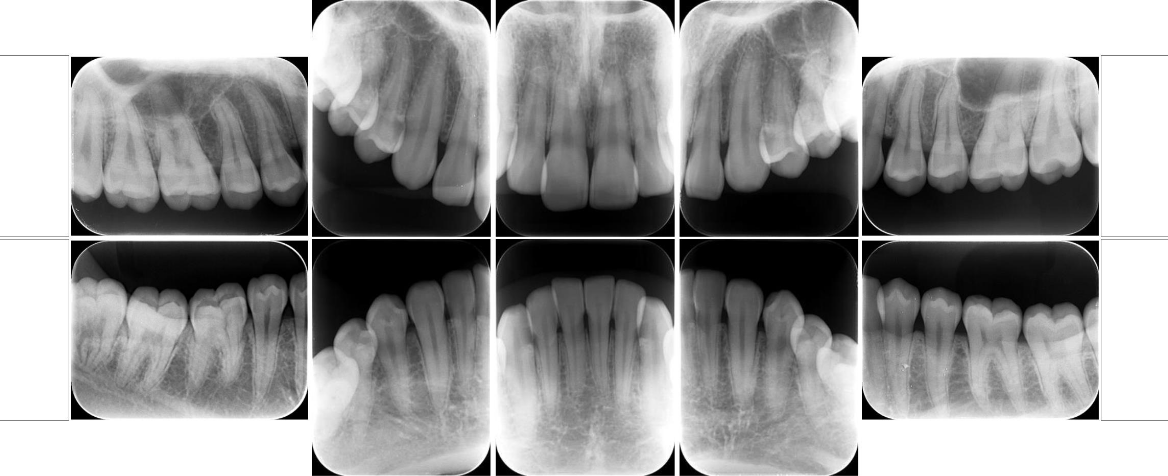
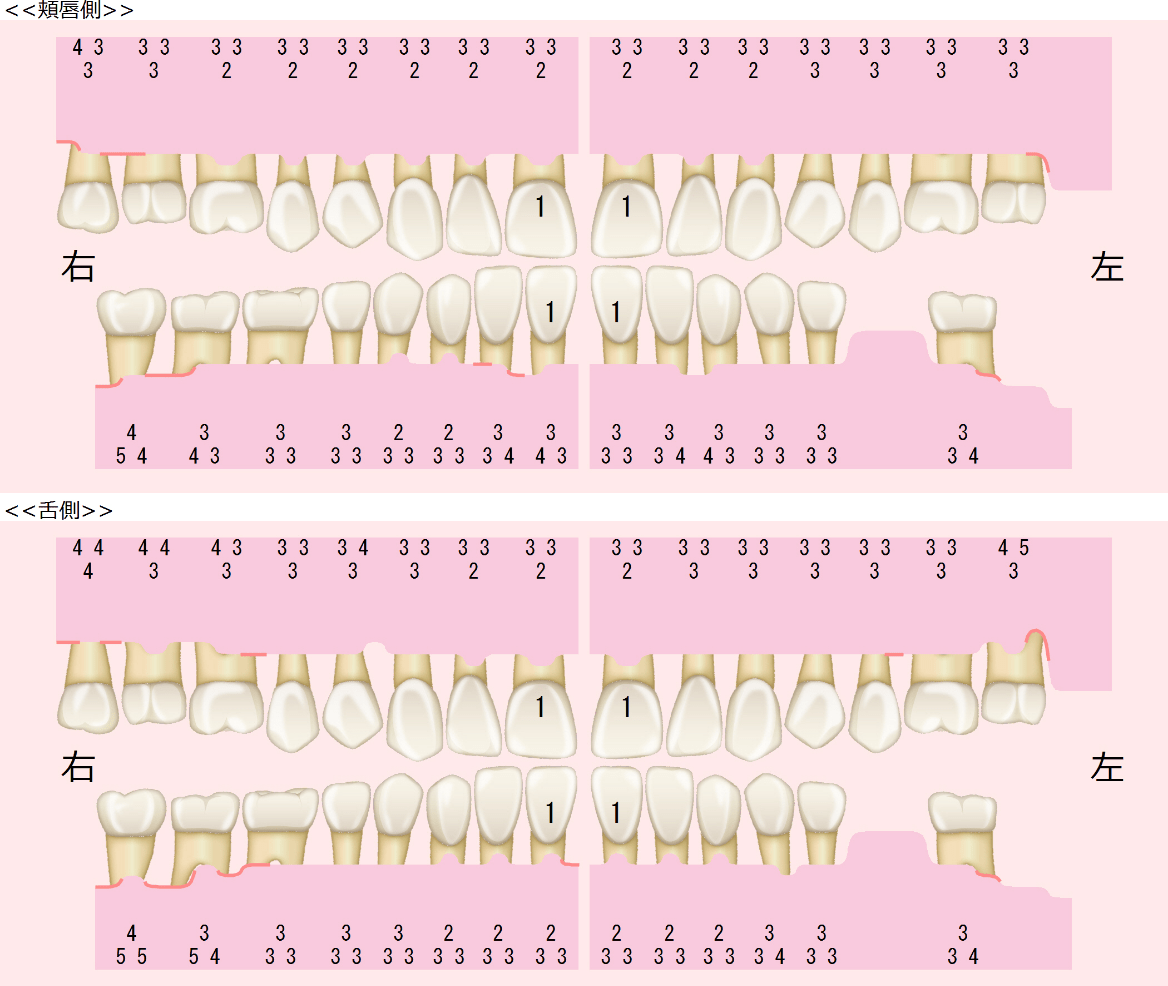
術前
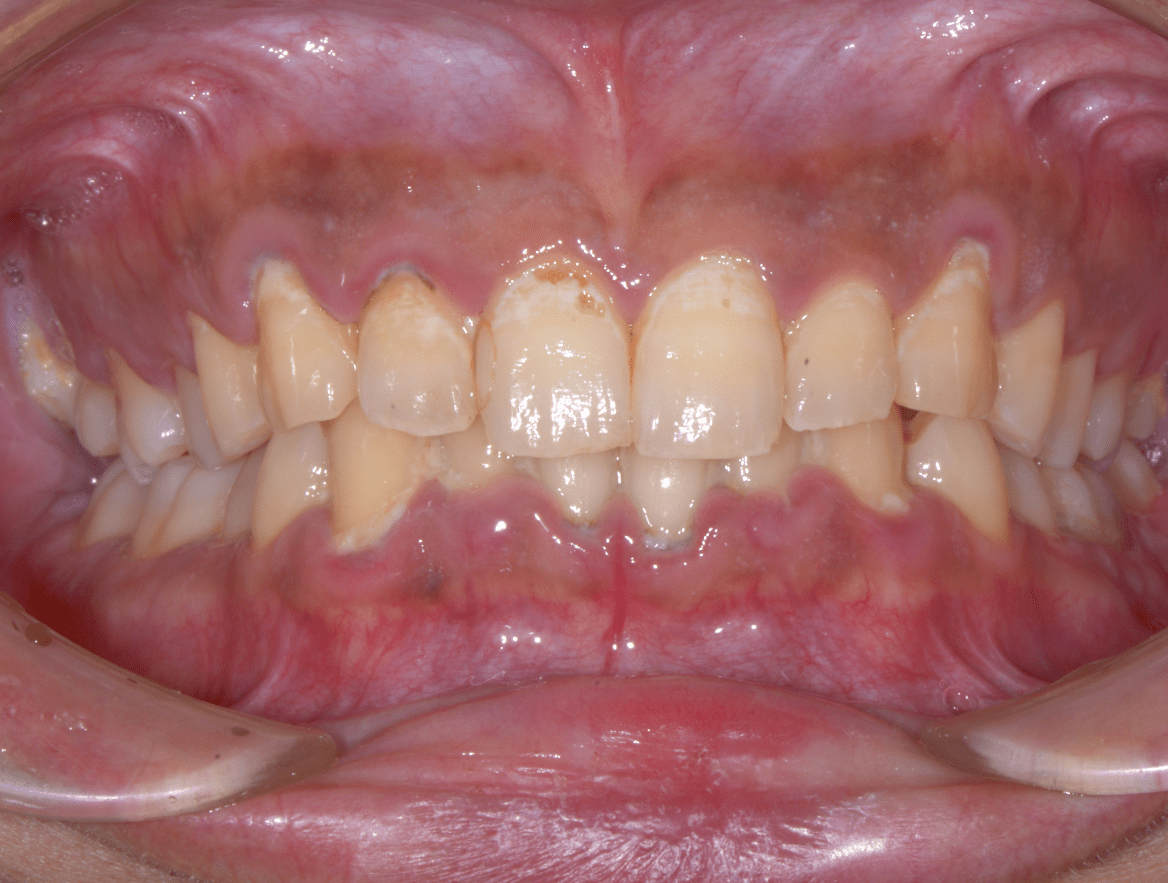
術後

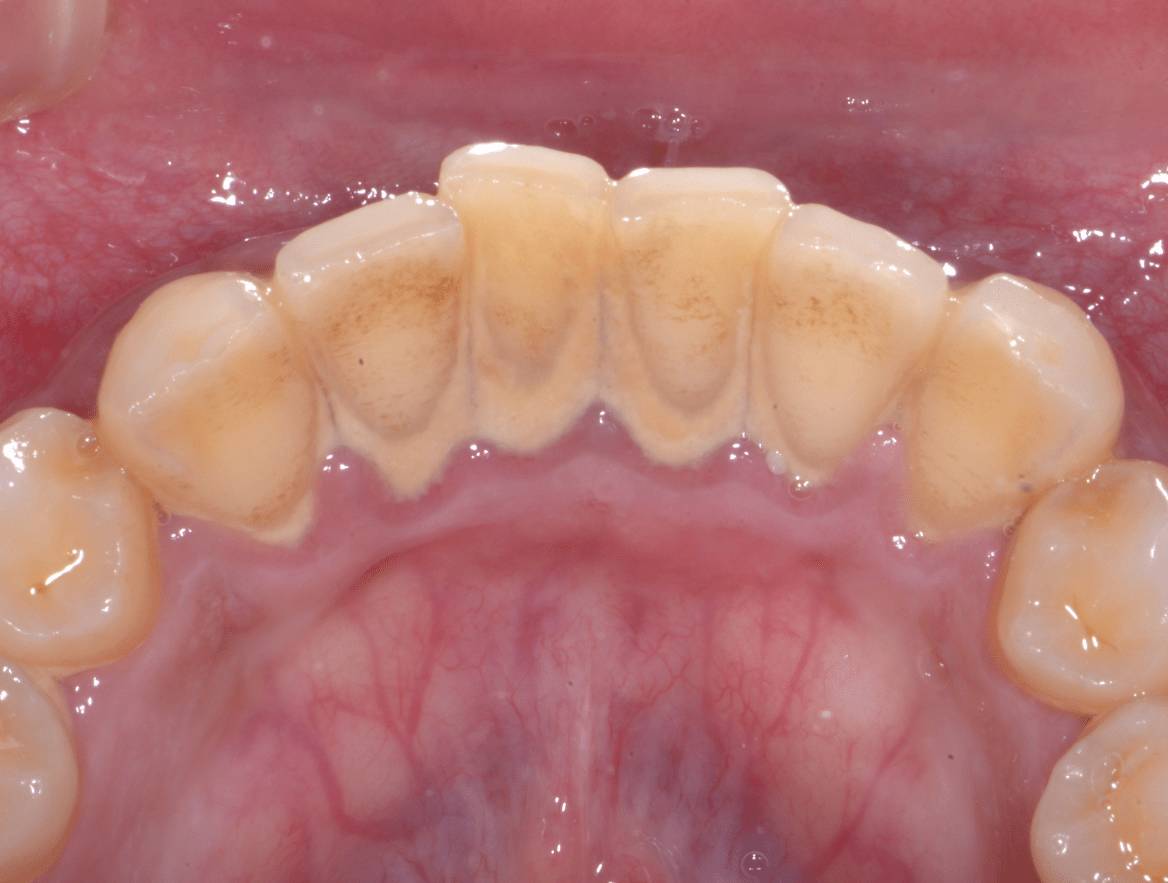
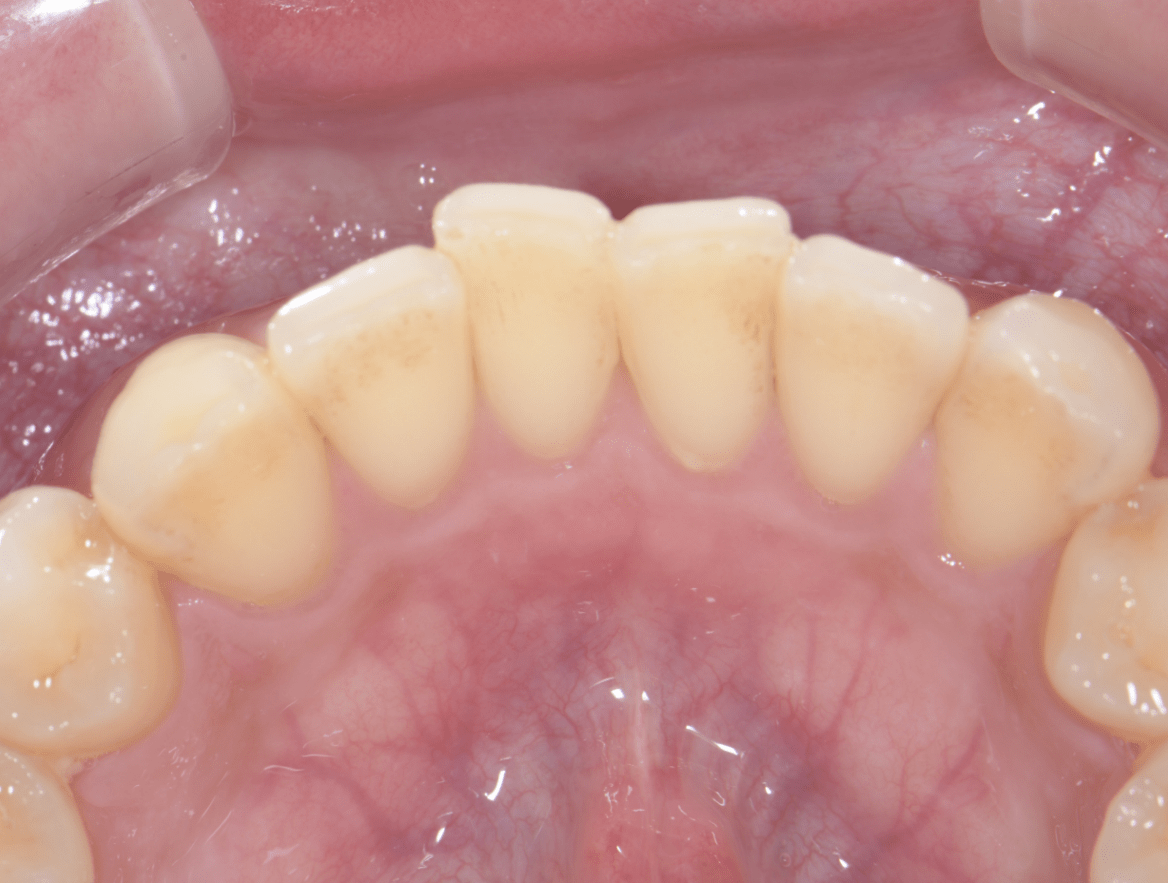
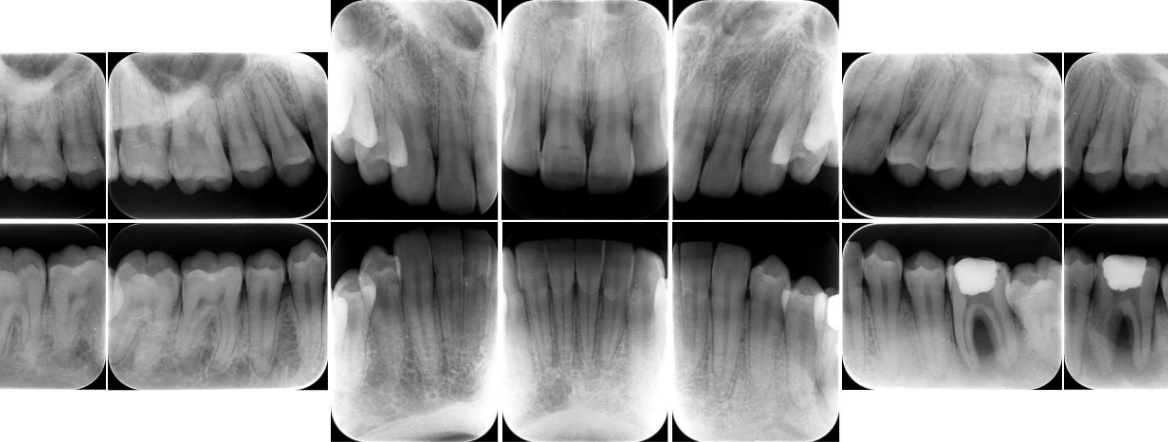
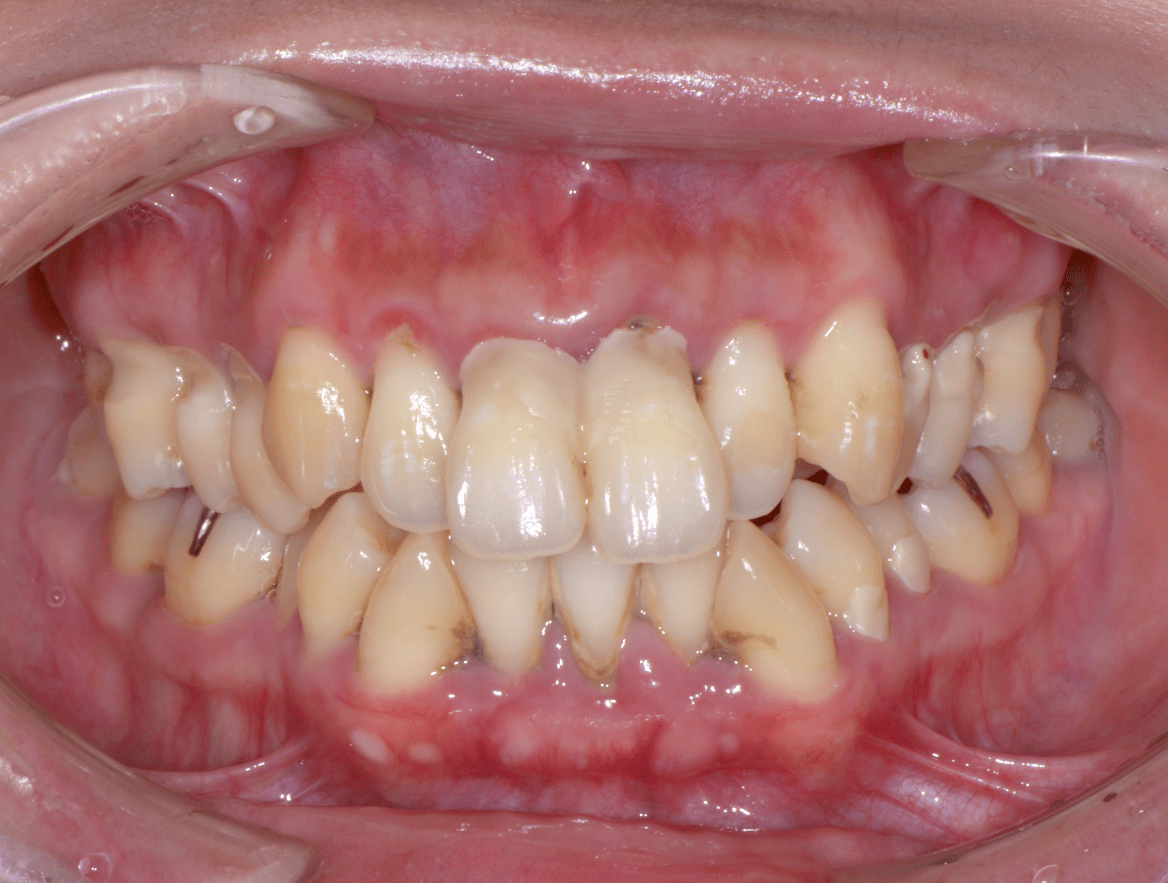
歯科への恐怖感が強い患者さんでしたので、まずはカウンセリングを十分に行いました。また、ブラッシングを中心に行うことで、ご本人のモチベーション向上と同時に歯科への恐怖感を取り除くことを努力致しました。
患者さんが徐々に慣れてきたところで、歯茎の上と歯茎の下の歯石をプロフェッショナルクリーニングで取り除き、歯肉炎症の軽減を図りました。
本格治療前の初期治療を患者さんの立場になって進めることによって、少しずつではありますが、信頼関係が結ばれて、最終的にはインプラント治療まで行うことができました。
音が嫌だ、痛みも嫌だというほど歯科に対する恐怖心がありましたが、治療を最後まで頑張ってくださった患者様です。なんと、喫煙者だったのですが、禁煙にも成功しました。素晴らしいです。
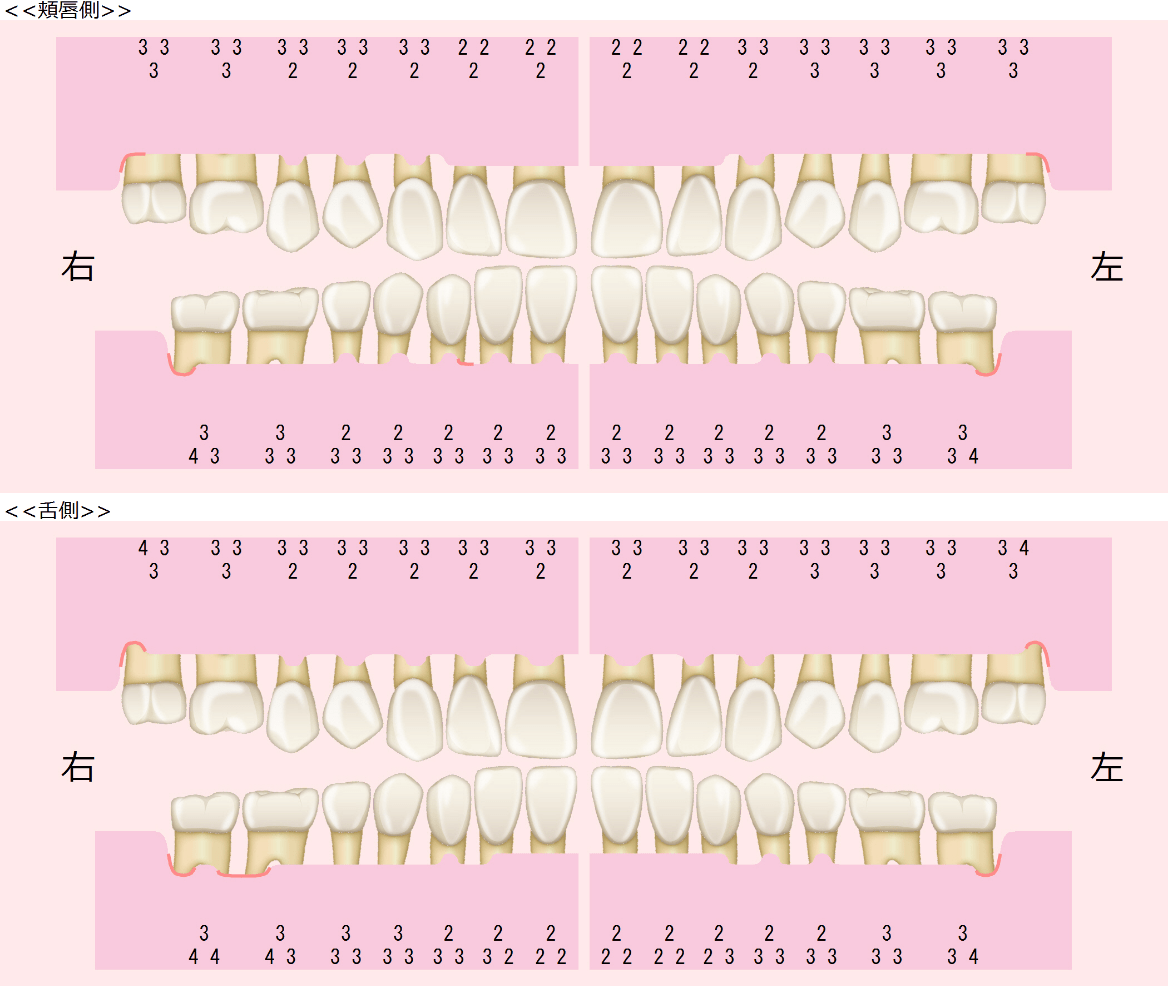
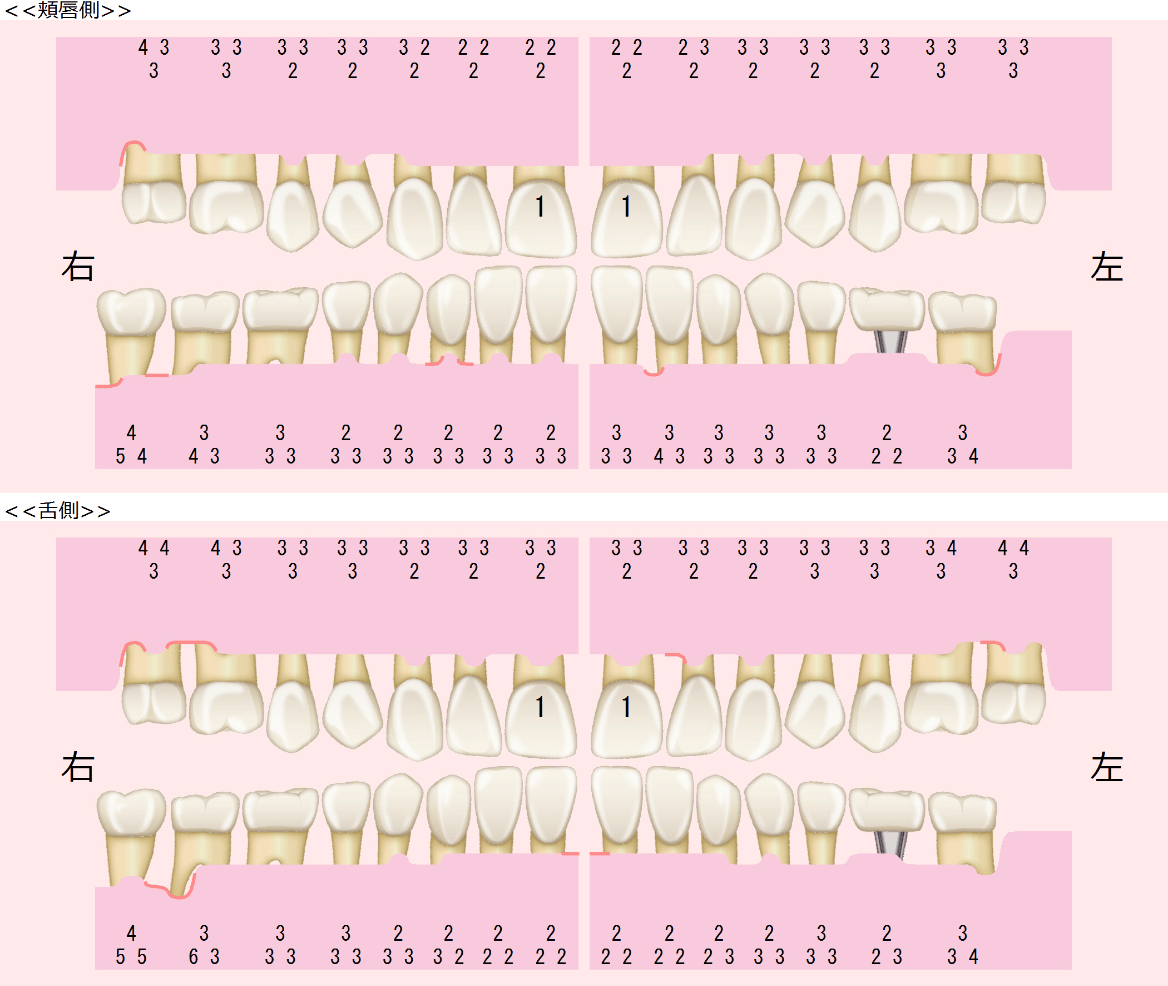
術前
術後
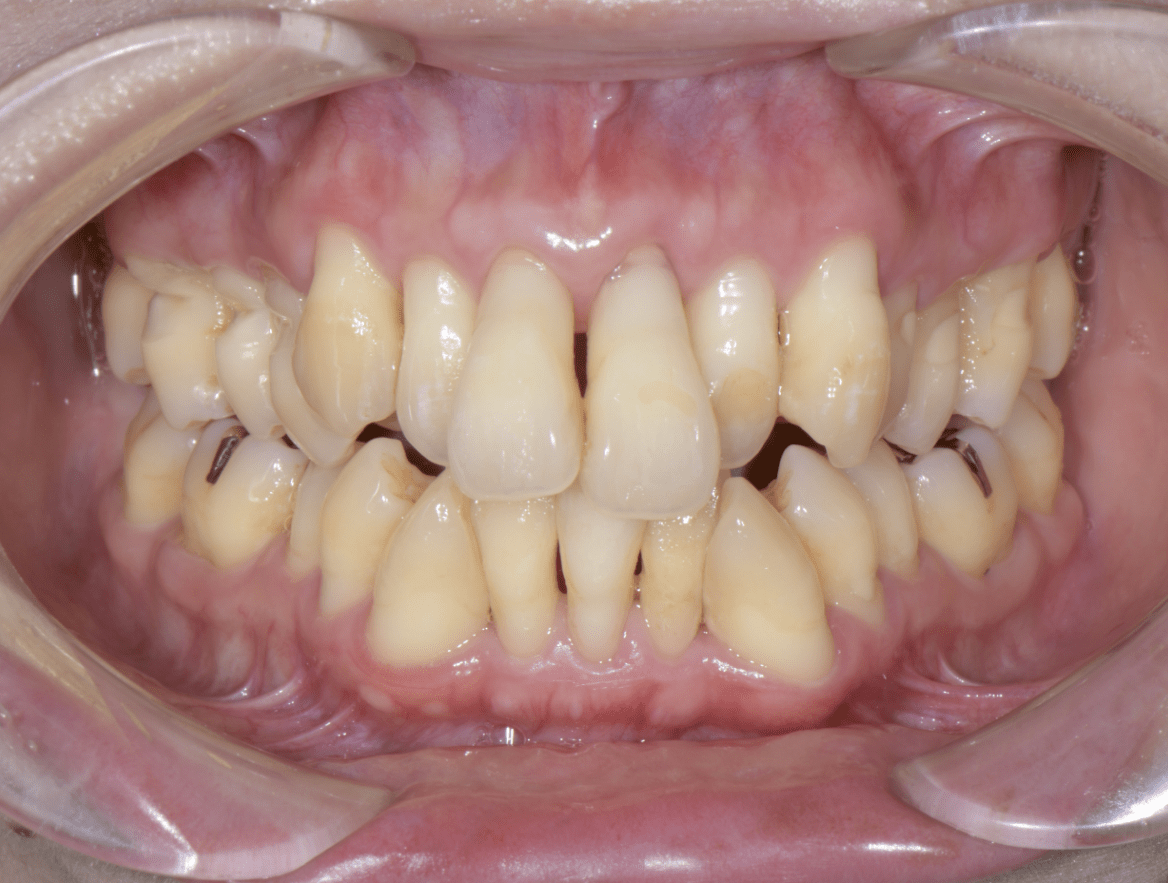
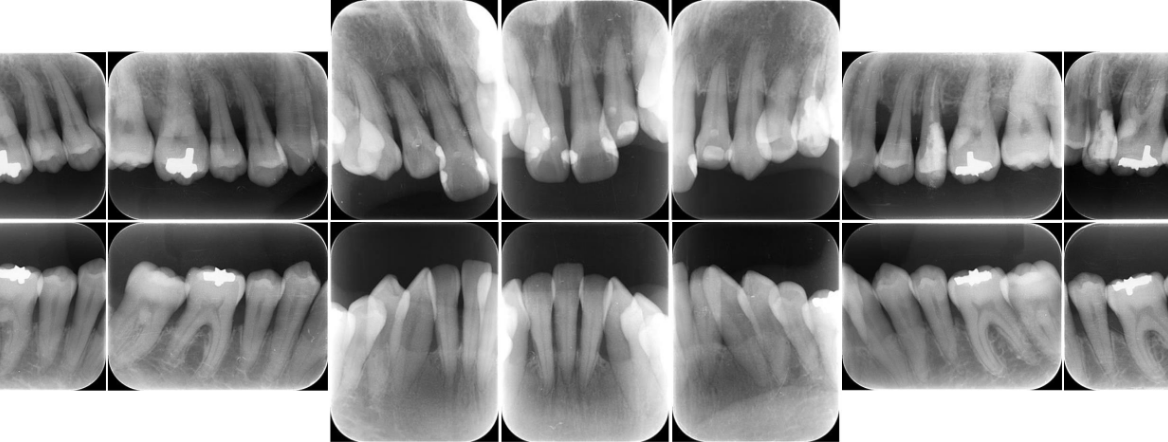
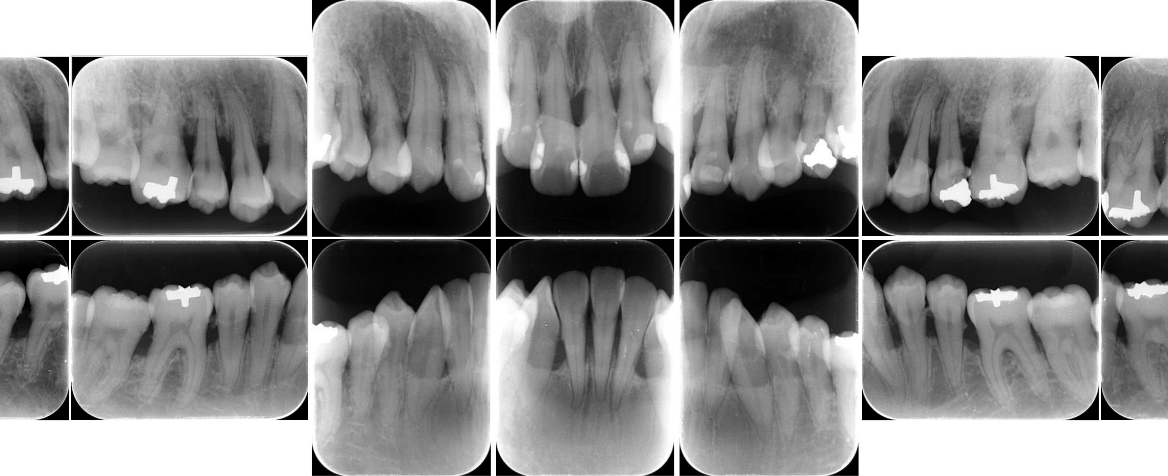
前歯の形が気になるという理由で来院された患者様です。
まずは保険診療で検査を受けていただき、現状の歯周病の問題点について詳しくお伝えさせていただき、患者さんご自身にも現状をきちんと把握していただきました。
スケーリングを行っていくと、歯肉に大きな変化が生まれました。患者さんはその体験をきっかけに、モチベーションが上がり、清掃が難しい歯列でありましたが、ブラッシング・歯間ブラシ・洗口液などの使い方を相談しながら、治療を進めていきました。
初期治療終了時には、唾液の性状が変化して、ネバネバする感覚が減ってきて更に口腔リテラシーが向上しました。歯列改善の希望はされませんでしたが、現在も口腔内のリスクを把握され、8年経過しておりますが、現在も順調に良好な状態を維持できています。
歯周外科治療を行わなくても、初期治療だけで歯周病は改善できるということを証明できた症例です。すべての重度歯周炎に対して初期治療だけで改善するわけではありませんが、初期治療を通して改善されているという実感が得られることは、患者さんにとって重要であることが身にしみてわかりました。
そんな違和感は、あなたの勘違いではないかもしれません。
私たちはこれまで、 「抜歯と言われた歯を残したい」 「ちゃんと通っているのに良くならない」 といったお悩みに真剣に向き合ってきました。br>
現状を見直すことは、諦めることではありません。それはむしろ、歯を守るための新しい一歩です。迷いがあるなら、まずは一度、現在の状態を正しく知るところから始めてみませんか?いつでもお気軽にご相談にいらしていただけたらと思います。
セカンドオピニオン
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 9:30 - 13:00 | |||||||
| 14:30 - 18:00 |
休診日: 日・祝
〒432-8038 静岡県浜松市中央区西伊場町61-19







